Punti chiave
- Cosa fa il cardiologo: è lo specialista che si occupa di prevenire, diagnosticare e curare le malattie del cuore e dei vasi sanguigni.
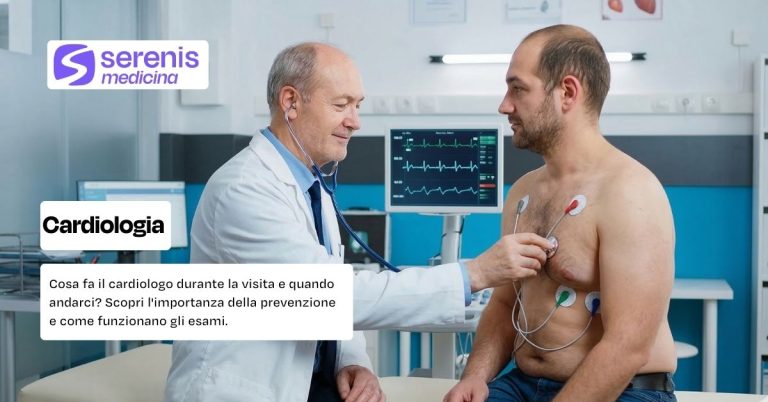
- Visita cardiologica: consiste in un colloquio sulla storia clinica (anamnesi), un esame obiettivo con auscultazione e l’esecuzione di un elettrocardiogramma (ECG).
- Quando andarci: è necessario in presenza di dolore toracico, affanno o palpitazioni, ma è consigliato anche come screening preventivo dopo i 40 anni.
Cosa fa il cardiologo e come si svolge la visita
La visita cardiologica rappresenta il momento fondamentale in cui lo specialista valuta lo stato di salute del cuore e dei grossi vasi sanguigni. Questo incontro non si limita all’esecuzione di test tecnici, ma inizia con una fase di ascolto profondo chiamata anamnesi. In questa fase, il cardiologo raccoglie informazioni sulla storia clinica familiare, sulle abitudini alimentari e su eventuali sintomi riferiti dal paziente.
Dopo il colloquio, il medico procede con l’esame obiettivo, che prevede alcuni passaggi clinici essenziali per definire il profilo di rischio:
- auscultazione cardiaca: tramite lo stetoscopio, il medico analizza i toni cardiaci per individuare eventuali soffi valvolari;
- misurazione della pressione arteriosa: un parametro vitale per identificare l’ipertensione, condizione che può portare a ipertrofia (ispessimento) del muscolo;
- valutazione dei polsi periferici: per verificare la regolarità della circolazione arteriosa anche negli arti inferiori.
Sottoporsi regolarmente a un controllo cardiologico permette di monitorare lo stato di salute generale del sistema circolatorio. Questo è particolarmente rilevante per chi pratica sport o per chi presenta uno stile di vita sedentario e una dieta non equilibrata.
Quando andare dal cardiologo
Riconoscere quando il cuore sta inviando segnali di sofferenza è cruciale per intervenire tempestivamente. Spesso tendiamo a sottovalutare piccoli disturbi, attribuendoli allo stress o alla stanchezza momentanea. Tuttavia, esistono manifestazioni specifiche che richiedono un approfondimento diagnostico immediato per escludere sofferenze a carico del miocardio (il muscolo cardiaco).
Per queste ragioni, è opportuno prestare attenzione ai seguenti segnali clinici:
- angina pectoris (dolore al petto): una sensazione di oppressione al centro del torace che può irradiarsi al braccio sinistro o alla mandibola;
- dispnea (fiato corto): una difficoltà respiratoria sproporzionata rispetto allo sforzo fisico compiuto o che compare a riposo;
- sincope o lipotimia (svenimento): perdite di coscienza improvvise legate a cali di pressione o a disturbi del ritmo elettrico;
- edemi declivi (gonfiore alle caviglie): l’accumulo di liquidi può essere un segno di un cuore che non pompa con efficienza.
Oltre ai sintomi, la prevenzione passa per uno stile di vita sano e una corretta alimentazione. Ridurre il consumo di sale e grassi saturi aiuta a proteggere le arterie dall’aterosclerosi. Per un piano alimentare personalizzato, scopri di più su Serenis Nutrizione.

Cosa sono bev e besv in cardiologia
Molte persone riferiscono la sensazione di un “cuore che salta in gola” o di un battito mancante improvviso. In termini medici, queste sensazioni corrispondono alle extrasistoli, ovvero battiti anticipati che interrompono per un istante il ritmo regolare del cuore. Sebbene possano causare ansia, queste aritmie sono spesso benigne e legate a fattori transitori dello stile di vita.
La distinzione tra le diverse tipologie di extrasistoli dipende dalla zona del cuore in cui si origina l’impulso elettrico anomalo. Questa differenziazione clinica è fondamentale, le aritmie che nascono nelle camere alte (atri) hanno solitamente un significato diverso rispetto a quelle che nascono nelle camere basse (ventricoli).
Bev: quando le extrasistoli ventricolari spaventano
I Battiti Ectopici Ventricolari (BEV) hanno origine nei ventricoli, le camere inferiori del cuore responsabili della spinta del sangue. Dal punto di vista del meccanismo d’azione, l’impulso nasce spontaneamente nel miocardio ventricolare invece di seguire il percorso elettrico naturale. Questa attivazione anomala può causare una contrazione avvertita dal paziente come un colpo più forte nel petto.
L’esame di riferimento per diagnosticare i BEV è l’ECG dinamico secondo Holter, che registra il ritmo per 24 o 48 ore. È importante monitorare queste aritmie perché, se molto frequenti, potrebbero richiedere l’uso di farmaci antiaritmici come i beta-bloccanti. Questi farmaci riducono l’eccitabilità del cuore, ma richiedono cautela in pazienti con bradicardia (battito troppo lento).
Besv: come riconoscere le extrasistoli sopraventricolari
I Battiti Ectopici Sopraventricolari (BESV) originano negli atri o vicino alla giunzione tra atri e ventricoli. Sono estremamente comuni e spesso legati a fattori esterni come l’eccesso di caffeina, l’uso di tabacco o lo stress psicofisico intenso. La sensazione descritta è spesso quella di un rapido sfarfallio o di un battito leggero e veloce.
Clinicamente, le BESV sono raramente pericolose in un cuore strutturalmente sano. Tuttavia, se diventano molto numerose e ripetitive, possono favorire l’insorgenza di aritmie più sostenute, come la fibrillazione atriale. La gestione iniziale prevede solitamente la rassicurazione del paziente e la correzione degli stili di vita quotidiani.
| Caratteristica | Besv (sopraventricolari) | Bev (ventricolari) |
| Punto di origine | Atri (camere superiori) | Ventricoli (camere inferiori) |
| Sensazione percepita | Sfarfallio, guizzo rapido | Colpo forte, sussulto, vuoto |
| Principali cause | Stress, caffeina, ansia | Ipertensione, stress, patologie d’organo |
| Rischio clinico | Generalmente basso | Da valutare se frequenti |
| Esame di riferimento | Elettrocardiogramma (ECG) | ECG dinamico Holter 24h |
Gli esami principali in cardiologia: come funzionano e a cosa servono
La moderna diagnostica cardiologica permette di ottenere una visione completa dell’organo senza arrecare dolore al paziente. Ogni esame risponde a una domanda specifica posta dal clinico durante la visita iniziale.
Elettrocardiogramma (ecg) e holter cardiaco: la fotografia del ritmo elettrico
L’elettrocardiogramma (ECG) è la registrazione dell’attività elettrica del cuore tramite elettrodi posizionati sulla pelle. L’apparecchio traccia delle onde che corrispondono alle diverse fasi di contrazione e rilassamento del muscolo. È un esame fondamentale, ma essendo una fotografia istantanea, potrebbe non rilevare aritmie che compaiono solo sporadicamente.
Per ovviare a questo problema, si utilizza l’Holter cardiaco, un piccolo registratore portatile da indossare per un giorno intero. Questo strumento permette di valutare i seguenti parametri:
- La presenza di extrasistoli durante le normali attività quotidiane;
- La correlazione tra sintomi avvertiti dal paziente e alterazioni del tracciato;
- La frequenza cardiaca media durante il sonno e durante lo sforzo.
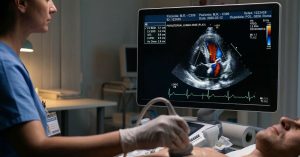
Ecocardiogramma e prova da sforzo: vedere il cuore in movimento e sotto stress
L’ecocardiogramma è un’ecografia del cuore che utilizza ultrasuoni e non emette alcun tipo di radiazione. Questo esame permette al cardiologo di visualizzare in tempo reale l’anatomia delle camere cardiache e il movimento delle valvole. È fondamentale per valutare la frazione d’eiezione, ovvero la percentuale di sangue che il cuore espelle a ogni battito.
La prova da sforzo prevede invece la registrazione dell’ECG mentre il paziente cammina su un tappeto rotante o pedala. Questo test serve a verificare come il cuore e le arterie coronarie rispondono all’aumento della richiesta di ossigeno. Se durante lo sforzo compaiono alterazioni, potrebbe esserci un restringimento delle arterie (ischemia) non visibile a riposo.
Quando l’esame non basta: la diagnostica di secondo livello
In presenza di casi complessi, il cardiologo può richiedere esami più approfonditi come la TC coronarica. Questo test permette di visualizzare le arterie che nutrono il cuore per escludere la presenza di placche ostruttive. È importante valutare preventivamente la funzionalità renale (tramite la creatinina) se viene utilizzato il mezzo di contrasto.
La Risonanza Magnetica (RM) cardiaca è invece il test più avanzato per studiare la composizione del tessuto miocardico. Essa permette di identificare aree di infiammazione, come le miocarditi, o cicatrici derivanti da vecchi infarti. Queste informazioni sono preziose per definire la prognosi e la terapia a lungo termine del paziente.
Vampate di calore e cuore: quando il sintomo non è solo ormonale
In cardiologia, le vampate di calore non sono solo segnali ormonali legati alla menopausa, ma riflettono una complessa risposta del sistema nervoso simpatico. Quando l’organismo percepisce uno stress termico o emotivo, le ghiandole surrenali rilasciano cortisolo e adrenalina. Questi ormoni aumentano immediatamente la frequenza cardiaca (tachicardia) e la forza di contrazione del miocardio, preparando il corpo a una reazione di attacco o fuga.
Parallelamente, l’attivazione del sistema simpatico induce una rapida dilatazione dei vasi sanguigni cutanei per dissipare calore, provocando il tipico rossore. Questo squilibrio temporaneo tra vasocostrizione e vasodilatazione mette sotto pressione il sistema circolatorio, aumentando significativamente il carico di lavoro del cuore. Per questo motivo, vampate molto intense e frequenti possono essere correlate a una maggiore reattività cardiovascolare e richiedono un monitoraggio della pressione arteriosa.
Gestire l’ansia e lo stress cronico è fondamentale per proteggere il cuore da questi continui picchi ormonali. Se senti che questi sintomi influenzano la tua serenità quotidiana, puoi trovare supporto su Serenis.
Cardiologia pediatrica: quando portare il bambino dallo specialista
Il cuore di un bambino è un organo in continua evoluzione strutturale e richiede un approccio specialistico dedicato. La cardiologia pediatrica si occupa di monitorare la crescita del muscolo cardiaco e di individuare precocemente eventuali cardiopatie congenite. Spesso i sintomi nei bambini sono meno evidenti rispetto agli adulti e richiedono un occhio esperto per essere interpretati.
I motivi più comuni per cui un bambino può avere problemi al cuore e quindi richiedere una valutazione specialistica pediatrica includono:
- soffio cardiaco: spesso definito “innocente”, richiede comunque un’ecografia per escludere difetti valvolari;
- cianosi: una colorazione bluastra delle labbra che può indicare un’ossigenazione insufficiente;
- affaticamento precoce: se il bambino si stanca troppo velocemente durante il gioco o l’attività fisica;
- prevenzione sportiva: per garantire che il cuore sia pronto a sostenere sforzi agonistici in sicurezza.
Per preparare il tuo bambino alla visita cardiologica, usa un linguaggio semplice e rassicurante. Spiegagli cosa farà il medico per sentire il battito del suo cuore e che l’ecografia serve solo a vedere come batte il suo muscolo più forte. Mantenere un clima calmo aiuterà il medico a ottenere parametri più precisi e veritieri.
Disclaimer: le informazioni contenute in questo articolo hanno scopo puramente informativo e non sostituiscono in alcun modo il parere, la diagnosi o la prescrizione di un medico. Per qualsiasi dubbio sulla propria salute, consultare sempre uno specialista.
Domande frequenti sulla cardiologia (FAQ)
Quanto costa una visita cardiologica?
Il prezzo varia notevolmente tra il pubblico e il privato. Se prenoti tramite il Servizio Sanitario Nazionale (SSN), pagherai solo il ticket (solitamente tra 30€ e 40€, a seconda della regione). Se invece scegli la libera professione o una clinica privata, il costo può oscillare tra 100€ e 250€. Spesso la tariffa include già l’elettrocardiogramma (ECG), che è l’esame di base, ma test aggiuntivi come l’ecocardiogramma potrebbero far salire il preventivo.
Come si diventa cardiologo?
Il percorso dura almeno 10 anni: laurea in Medicina e Chirurgia (6 anni), superamento del concorso nazionale per l’accesso alle scuole di specializzazione., specializzazione in Malattie dell’Apparato Cardiovascolare (altri 4 anni), dove si impara la gestione delle emergenze, l’emodinamica e l’elettrofisiologia. Solo dopo questo lungo iter si può legalmente esercitare come cardiologi.
Quando fare un elettrocardiogramma per un neonato?
Non esiste un obbligo universale, ma molti pediatri lo consigliano come screening nel primo mese di vita (o addirittura alla nascita in ospedale). Serve a escludere anomalie congenite silenti, come la Sindrome del QT lungo, che un semplice stetoscopio non può rilevare. È un esame rapidissimo, indolore e fondamentale per stare tranquilli, specialmente se in famiglia ci sono stati casi di problemi cardiaci precoci.
Cosa fare prima della visita cardiologica?
Ecco una checklist rapida:
- Porta gli esami precedenti: ECG passati, analisi del sangue recenti e lettere di dimissione se ci sono stati ricoveri.
- La lista dei farmaci: scrivi su un foglio i nomi e i dosaggi di tutto ciò che prendi (anche integratori). Il medico ne ha bisogno per valutare le interazioni.
- Abbigliamento comodo: dovrai scoprire il torace, quindi evita camicie con troppi bottoni o vestiti difficili da togliere.
- Caffè e fumo: evitali nelle due ore precedenti alla visita; possono alterare temporaneamente la pressione e la frequenza cardiaca, rendendo i dati meno precisi.
Fonti
- Lu, H., Roux, O., Fournier, S., Aur, S., Hullin, R., Antiochos, P., Pucci, L., Monney, P., Schwitter, J., Bloa, M. L., Domenichini, G., Pascale, P., Pruvot, E., Mahendiran, T., Bouchardy, J., Rutz, T., Duchini, M., & Muller, O. (2022). Cardiologie. Revue Médicale Suisse, 18(767), 144–151.
- Diab, K. A. (2023). Pediatric Cardiology: A year in review. Pediatric Cardiology, 44(5), 965–969.
-
Salihu, A., Meier, D., Kilani, N., Burdet, O., Tzimas, G., Antiochos, P., Masi, A., Teres, C., Ascione, C., Rosset, S., Daux, A., Domenichini, G., Ladouceur, M., Yerly, P., Schwitter, J., Monney, P., Rutz, T., Bouchardy, J., Pruvot, E., . . . Fournier, S. (2024). Cardiologie: ce qui a changé en 2023. Revue Médicale Suisse, 20(856–857), 19–24.
Ultimo aggiornamento: 11 Marzo 2026




