
Sentire quel caratteristico pizzicore sulle labbra è un’esperienza comune a molti, è il segnale inequivocabile che l’herpes labiale sta per manifestarsi. Questa infezione, spesso sottovalutata, non rappresenta solo un disagio estetico, ma è il riflesso di un delicato equilibrio tra il nostro sistema immunitario e un virus particolarmente astuto. Imparare a gestirlo significa capire quando è il momento di intervenire con farmaci antivirali e quando, invece, il corpo ci sta inviando un segnale di stress più profondo.
In breve, cos’è l’herpes labiale?
- causa: virus Herpes Simplex di tipo 1 (HSV-1), o HSV-2, ma con frequenza minore rispetto HSV-1
- sintomo chiave: parestesia (alterazione della sensibilità come formicolio) o bruciore localizzato
- durata: mediamente 7-10 giorni per una guarigione completa
- trattamento: antivirali (Aciclovir) efficaci se usati precocemente
- contagio: contatto diretto con le vescicole o la saliva
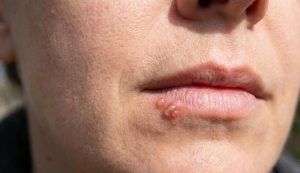
Perché compare l’herpes labiale?
L’herpes labiale è un’infezione causata principalmente dal virus Herpes Simplex di tipo 1 (HSV-1) oppure HSV-2, ma con frequenza minore. Una volta entrato nell’organismo, solitamente durante l’infanzia, questo virus non viene mai eliminato definitivamente. Si stabilisce in uno stato di latenza all’interno dei gangli nervosi, rimanendo silente finché uno stimolo specifico non ne provoca la riattivazione.
Il virus latente: perché ritorna sempre
La caratteristica principale dell’HSV-1 è la sua capacità di sfuggire alle difese immunitarie nascondendosi nelle cellule del sistema nervoso. Quando l’organismo subisce un calo delle difese, il virus si risveglia, viaggia lungo le fibre nervose e raggiunge la superficie cutanea, provocando le tipiche vescicole labiali.
Il consiglio dell’esperto: il legame con il benessere sistemico
Spesso le recidive frequenti di herpes sono lo specchio di un sistema immunitario affaticato o campanelli di allarme indiretti di patologie che ne vadano ad alterare l’efficacia. Oltre alla terapia farmacologica, è essenziale agire sui trigger (fattori scatenanti) come lo stress cronico e le carenze nutrizionali. Se l’herpes compare nei momenti di forte tensione, la gestione psicologica dello stress può ridurre drasticamente la frequenza degli episodi. Parallelamente, un piano alimentare mirato può aiutare a bilanciare l’apporto di lisina e arginina.
Sintomi iniziali: riconoscere il pizzicore
Riconoscere la cosiddetta fase prodromica (il periodo che precede l’eruzione cutanea) è fondamentale. Molte persone avvertono calore, tensione o una fastidiosa parestesia (formicolio o pizzicore pungente) circa 12-24 ore prima della comparsa delle macchie rosse. Intervenire in questo momento può ridurre drasticamente la durata della lesione.
Herpes e stress: quando il corpo ti dice di fermarti
L’herpes labiale non è solo un fastidio cutaneo, ma un vero e proprio termometro del nostro stato di salute psicofisica. Il virus HSV-1 è infatti un ospite opportunista: trascorre la maggior parte del tempo in uno stato di latenza (dormienza) nei gangli nervosi, ma si riattiva non appena percepisce una falla nelle nostre difese immunitarie.
I trigger comuni
Esistono fattori scatenanti, definiti trigger, che facilitano la replicazione virale:
- stress psicofisico: periodi di forte tensione emotiva o stanchezza eccessiva
- esposizione solare: i raggi UV possono causare una parziale immunodepressione locale (riduzione temporanea delle difese della pelle)
- ciclo mestruale: le fluttuazioni ormonali influenzano la suscettibilità alle recidive
Se soffri di herpes frequente, il virus potrebbe essere un segnale di sovraccarico emotivo. Prendersi cura della propria salute mentale è essenziale per rinforzare indirettamente le difese. Se senti che lo stress sta prendendo il sopravvento, puoi approfondire con i terapeuti di Serenis.
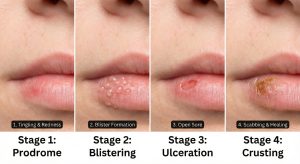
Le 5 fasi dell’herpes: dalla comparsa alla crosta
L’infezione segue un decorso clinico molto preciso, caratterizzato da un rischio di contagio variabile.
| Fase | Giorno | Descrizione | Rischio contagio |
| 1. Prodromica | 1 | Pizzicore e parestesia (formicolio). | Presente |
| 2. Vescicolare | 2-3 | Comparsa di vescicole ripiene di siero. | Altissimo |
| 3. Ulcerativa | 4-5 | Le vescicole scoppiano formando un’unica erosione (lesione superficiale). | Massimo |
| 4. Crostosa | 6-8 | Si forma una crosta; possibile edema (gonfiore da accumulo di liquidi). | Moderato |
| 5. Guarigione | 9-10 | La crosta cade senza lasciare cicatrici permanenti. | Basso |
Nota clinica: non bisogna mai staccare la crosta. Farlo espone i tessuti a sovrainfezioni batteriche e aumenta il rischio di esiti cicatriziali.
Herpes labiale o afte: come distinguerli
Spesso i pazienti confondono queste due condizioni, ma la diagnosi differenziale è semplice se si osservano sede e aspetto.
| Caratteristica | Herpes labiale | Afte (stomatite aftosa) |
| Sede | Cute esterna delle labbra o naso. | Mucose interne (lingua, interno guance). |
| Aspetto | Grappoli di vescicole che diventano croste. | Ulcera singola piana con bordo rosso. |
| Contagio | Sì, virus trasmissibile. | No, causa infiammatoria/traumatica. |
Come curare l’herpes labiale: farmaci e rimedi veloci
La terapia si basa sull’uso di antivirali che inibiscono la sintesi del DNA del virus, impedendone la replicazione.
Antivirali a uso topico e orale: quando servono?
Le molecole d’elezione sono l’Aciclovir e il Penciclovir.
- Uso topico (creme): utili se applicate ogni 4 ore fin dai primi sintomi.
- Uso orale (compresse): da prendere in considerazione a seguito di infezioni recidivanti e/o in base al grado di severità dell’evento infettivo. Filtro di Sicurezza d’Organo: i pazienti con ridotta funzionalità renale devono ricevere dosaggi aggiustati, poiché questi farmaci sono eliminati principalmente per via renale.
Patch e cerotti idrocolloidali: pro e contro
I cerotti non contengono farmaci ma isolano la lesione, riducendo il rischio di contagio e permettendo di applicare il trucco. Tuttavia, non accelerano la scomparsa del virus quanto gli antivirali.
Rimedi naturali: dal tea tree oil alla propoli
Sebbene abbiano un’efficacia inferiore ai farmaci antivirali, alcuni composti naturali offrono un supporto antisettico e protettivo:
- Tea Tree Oil: applicato precocemente, agisce come disinfettante superficiale sulle vescicole.
- Propoli: crea un biofilm protettivo che isola la lesione, favorendo la riparazione dei tessuti.
Nota di sicurezza: evita assolutamente alcol o dentifricio; sono irritanti che ritardano la guarigione e rischiano di causare cicatrici.
Quando rivolgersi al medico per l’herpes labiale?
Sebbene l’herpes labiale sia spesso una condizione autolimitante (che guarisce da sola senza interventi esterni), esistono situazioni cliniche in cui l’automedicazione non è sufficiente. Riconoscere tempestivamente i segnali di allarme è fondamentale per prevenire complicanze sistemiche (che colpiscono l’intero organismo) o danni permanenti ai tessuti.
È necessario consultare un medico o richiedere un teleconsulto nei seguenti casi:
-
Sospetto herpes oculare: se noti arrossamento, dolore o sensazione di corpo estraneo nella zona perioculare (attorno agli occhi), rivolgiti subito a uno specialista. Il virus HSV può causare la cheratite erpetica (un’infiammazione della cornea), che rappresenta un’emergenza medica per il rischio di danni anche permanenti alla vista.
-
Mancata guarigione: se le vescicole o le croste non mostrano segni di miglioramento dopo 15 giorni, è necessario un approfondimento diagnostico. La persistenza della lesione potrebbe indicare una sovrainfezione batterica o una resistenza al trattamento antivirale comune.
-
Pazienti fragili o immunodepressi: le persone con difese immunitarie ridotte (a causa di patologie croniche, terapie oncologiche o farmaci immunosoppressori) presentano un rischio maggiore di diffusione del virus. In questi casi, il medico valuterà una terapia sistemica (per via orale o endovenosa) per prevenire la disseminazione dell’infezione.
-
Difficoltà di idratazione nei bambini: se il bambino presenta una forte faringodinia (dolore alla gola) legata a una gengivostomatite erpetica, il rischio principale è la disidratazione (perdita eccessiva di liquidi). Se il piccolo rifiuta di bere o appare eccessivamente letargico (stanco e poco reattivo), l’intervento del pediatra è immediato.
Alimentazione e herpes: il ruolo di lisina e arginina
La nutrizione gioca un ruolo nel controllo del virus. L’HSV utilizza l’amminoacido Arginina per replicarsi, mentre la Lisina funge da antagonista (sostanza che ne contrasta l’azione).
Dieta e prevenzione
Per ridurre il rischio di riattivazione, è utile bilanciare l’apporto di queste due sostanze attraverso scelte alimentari mirate che proteggano l’organismo:
- Alimenti ricchi di Lisina: pesce, pollo, legumi e latticini
- Alimenti da limitare: cioccolato e frutta a guscio (ricchi di Arginina)
Sapevi che cioccolato e noci possono favorire l’herpes? I nostri esperti di Serenis Nutrizione possono aiutarti a bilanciare la dieta per rinforzare le tue difese contro l’Herpes.
Herpes nei bambini e neonati: cosa devono sapere i genitori
Nei bambini piccoli, la prima infezione può presentarsi come gengivostomatite erpetica, una condizione dolorosa che coinvolge tutta la bocca. Si manifesta spesso con febbre alta e faringodinia (dolore alla gola). Il bambino può rifiutare di bere a causa del dolore, rischiando la disidratazione. È essenziale il monitoraggio pediatrico.
Il pericolo per i neonati (0-3 mesi)
Il sistema immunitario dei neonati non è maturo. Un’infezione erpetica può evolvere in encefalite (infiammazione del cervello). Evita assolutamente baci o contatti stretti se hai l’herpes attivo.
Il consiglio dell’esperto: i falsi miti
Applicare dentifricio o alcol denaturato sulle vescicole non cura l’herpes. Queste sostanze sono irritanti per i tessuti e provocano una disidratazione eccessiva che può portare a fessurazioni (tagli) dolorose, ritardando la guarigione naturale e aumentando il rischio di infezioni batteriche.
Disclaimer: le informazioni contenute in questo articolo hanno scopo puramente informativo e non sostituiscono in alcun modo il parere, la diagnosi o la prescrizione di un medico. Per qualsiasi dubbio sulla propria salute, consultare sempre uno specialista.
Domande frequenti sull’herpes labiale (FAQ)
Come bloccare l’herpes sul nascere?
Il modo più efficace è applicare un farmaco antivirale topico o assumere la terapia orale (se prescritta dal medico in casi selezionati) non appena si avverte la parestesia (pizzicore) iniziale, prima della comparsa delle vescicole.
Si può guarire dall’herpes in una notte?
No, non è possibile. La guarigione completa richiede i tempi fisiologici di riparazione dei tessuti (almeno 5-7 giorni). I trattamenti servono a ridurre il dolore e la durata, non a cancellare la lesione istantaneamente.
L’herpes labiale è pericoloso in gravidanza?
Generalmente non comporta rischi per il feto, ma è fondamentale informare il medico. Il rischio maggiore è legato alla possibile trasmissione perionatale se è presente un’infezione genitale al momento del parto.
Bacio e contagio: quando si è sicuri?
Si è sicuri solo quando la crosta è caduta spontaneamente e la pelle sottostante è tornata integra. Finché è presente siero o una crosta friabile, il virus può ancora essere trasmesso.
Posso truccarmi sopra l’herpes?
Sì, ma è preferibile applicare prima un patch (cerotto idrocolloidale). Questo protegge la lesione, riduce il rischio di autocontagio e impedisce ai cosmetici di irritare l’erosione (ferita superficiale) o causare sovrainfezione batterica mediante l’ultilizzo di prodotti ed accessori cosmetici che – non avendo caratteristiche di asetticità – potrebbero diventare vettore diretto di patogeni nella sede ulcerata.
Il sole fa bene o male all’herpes?
Il sole è uno dei principali trigger per la riattivazione. I raggi UV stressano le cellule cutanee e possono favorire la ricomparsa del virus. È sempre consigliato l’uso di uno stick labiale con protezione solare alta (SPF 50+).
Fonti
- Leung, A. K., & Barankin, B. (2017). Herpes labialis: an update. Recent Patents on Inflammation & Allergy Drug Discovery, 11(2), 107–113.
- [Prevention and treatment of Herpes Labialis]. (2016, March 1). PubMed.
- Ocampo, J. V., De França, F. A., Santana, R. S., Lia, É. N., Reis, T. M. D., & Lima, R. F. (2024). Clinical guidelines for herpes labialis: recommendations and quality evaluation according to AGREE II. Acta OdontolóGica Latinoamericana/Acta Odontológica Latinoamericana, 37(1), 13–24.
- Ahluwalia, J., Han, A., Kusari, A., & Eichenfield, L. F. (2019). Recurrent herpes labialis in the pediatric population: Prevalence, therapeutic studies, and associated complications. Pediatric Dermatology, 36(6), 808–814.
Ultimo aggiornamento: 24 Gennaio 2026




